7 Signes d'une insuffisance cardiaque auxquels le patient ne s'attend pas
BLOG:
7 SIGNES D'UNE INSUFFISANCE CARDIAQUE AUXQUELS LE PATIENT NE S'ATTEND PAS
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Para consultar con tu médico, puedes guiar la conversación con el siguiente documento:

L’insuffisance cardiaque est une pathologie du muscle cardiaque : celui-ci s’affaiblit et n’est pas capable de pomper efficacement le sang. Le terme “insuffisance cardiaque” ne signifie pas que votre cœur a arrêté son action de pompage, mais plutôt que votre muscle cardiaque ne peut plus pomper assez de sang pour répondre aux besoins de votre corps.
L’insuffisance cardiaque est une affection progressive, ce qui signifie qu’elle va s’aggraver au fil du temps. Au début, vous n’allez peut-être ressentir aucun symptôme, mais avec le temps, la capacité de pompage de votre cœur va continuer à s’affaiblir. Voici 7 symptômes inattendus que peuvent ressentir certaines personnes souffrant d’insuffisance cardiaque :
1. TROUBLES DU SOMMEIL
La moitié des patients souffrant d’insuffisance cardiaque ont des apnées du sommeil, un trouble du sommeil qui se produit lorsque le cerveau n’envoie pas de signaux aux muscles contrôlant la respiration pendant le sommeil.
Cela peut interrompre la respiration normale et réduire la quantité d’oxygène envoyée au cerveau. Le patient en sommeil profond se réveille alors brusquement en panique. Cette sensation disparaît généralement en quelques minutes lorsque le patient s’assoit.
2. DÉPRESSION
Saviez-vous que les personnes atteintes d’insuffisance cardiaque avaient 2 à 3 fois plus de risque d’être dépressives que les personnes en bonne santé?
Cela est dû à l’anxiété ressentie en raison de leur santé, de leur inquiétude d’être dépendantes de leur famille et de leurs amis, ou des difficultés à vivre au quotidien avec les symptômes de l’insuffisance cardiaque.
Des études ont montré qu’il était bon pour le cœur de pratiquer régulièrement une activité physique modérée, car cela aide les patients à être plus optimistes.
3. VOUS NE RENTREZ PLUS DANS VOS CHAUSSURES
Le gonflement des pieds et des chevilles est un symptôme courant de l’insuffisance cardiaque. Il est causé par l’accumulation de fluides et le dysfonctionnement rénal. Le gonflement des chevilles s’améliore généralement lorsque la personne se repose et s’allonge.
Signalez à votre médecin tout gonflement rapide et inexpliqué ou une prise de poids en peu de temps (1 à 2 kg en 24 heures).
4. TAS D’OREILLERS
Lorsqu’un patient souffrant d’insuffisance cardiaque est allongé, il peut être essoufflé en raison de la présence de fluides dans les poumons.
Pour y remédier, il est conseillé d’empiler plusieurs oreillers pour dormir dans une position plus verticale. Le patient respire ainsi plus facilement et se trouve dans une position plus confortable.
5. PERTE D’ÉNERGIE
L’essoufflement et la perte d’énergie sont deux symptômes courants de l’insuffisance cardiaque. En réalité, de nombreux patients souffrant de cette pathologie sont essoufflés après quelques minutes d’activité physique.
Car le sang transporte moins d’oxygène et de nutriments vers les muscles et les tissus.
De nombreux patients atteints d’insuffisance cardiaque devraient pratiquer une activité physique modérée pour renforcer leur cœur. Un cœur en bonne condition physique pompe plus de sang.
6. TOUX INCONTRÔLABLE
L’insuffisance cardiaque est souvent associée à une toux persistante ou une respiration sifflante due également à l’accumulation de fluides dans les poumons.
Une aggravation de la toux indique généralement que l’insuffisance cardiaque empire. Le patient doit alors contacter le médecin.
7. SENSATION DE FROID
Les patients souffrant d’insuffisance cardiaque peuvent avoir une sensation de froid dans les bras, les jambes, les mains et les pieds. En effet, le corps redirige l’essentiel du sang chaud disponible vers le cerveau et les autres organes vitaux.
Il est possible d’améliorer la circulation en s’habillant chaudement, en faisant de brèves marches ou en se faisant masser régulièrement.
Pour plus d’informations sur les causes, les symptômes, les facteurs de risque et les traitements disponibles, consultez notre site Web sur l’insuffisance cardiaque ici..
Si vous ressentez l’un de ces symptômes, téléchargez notre guide destiné aux patients et prenez rendez-vous avec votre médecin pour parler de ces symptômes.
CHERCHER
NOUVEAUX ARTICLES
- Ce que tous les patients cardiaques devraient savoir sur la covid-19
- Plan d’action en cas de choc pour les patients dotés d’un défibrillateur automatique implantable (dai)
- 7 Signes d’une insuffisance cardiaque auxquels le patient ne s’attend pas
- Êtes-vous exposé au risque de mort subite cardiaque ?
- Que puis-je faire en cas d’évanouissement inexpliqué?
CATÉGORIES
ÉTIQUETTES

Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Êtes-vous exposé au risque de mort subite cardiaque ?
BLOG:
ÊTES-VOUS EXPOSÉ AU RISQUE DE MORT SUBITE CARDIAQUE?
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Para consultar con tu médico, puedes guiar la conversación con el siguiente documento:

¿Qu’est-ce que la mort subite cardiaque (MSC)?
La mort subite cardiaque (MSC) est un problème au niveau de la conduction électrique cardiaque au cours duquel le cœur se met à battre dangereusement rapidement ou irrégulièrement (fibrillation ventriculaire ou tachycardie ventriculaire).
En raison de ces battements rapides et irréguliers, le cœur tremble au lieu de se contracter ou de pomper. Lorsque le cœur arrête de pomper du sang, le corps et le cerveau ne sont plus oxygénés. Si la MSC n’est pas traitée immédiatement, elle peut être fatale.
Infarctus du myocarde et MSC: quelles sont les différences?
La mort subite cardiaque n’est pas la même chose qu’un infarctus du myocarde, bien qu’on confonde souvent les deux
L’infarctus du myocarde: un problème de circulation ou de pompage
Un infarctus du myocarde survient lorsque le muscle cardiaque ne reçoit pas assez de sang et s’en trouve endommagé. Les vaisseaux sanguins, appelés artères coronaires, alimentent le muscle cardiaque en sang et en oxygène. Si une ou plusieurs artères coronaires sont complètement bloquées, le muscle cardiaque ne peut pas recevoir l’oxygène nécessaire et peut être endommagé de manière permanente.
Un infarctus du myocarde s’apparente en quelque sorte à un problème de tuyauterie au niveau du cœur.
La mort subite cardiaque (MSC): un problème de conduction électrique
En revanche, la MSC s’apparente à un problème de conduction électrique dans le cœur. Le mécanisme de pompage du cœur fonctionne grâce à des signaux électriques. Lors de la MSC, le système électrique cardiaque fonctionne de façon anormale, ce qui se traduit par un rythme irrégulier et anormal. En raison de cette anomalie, le muscle cardiaque tremble au lieu de pomper le sang et de l’envoyer dans le corps et le cerveau.
Traitement de la MSC par défibrillation
La manière la plus efficace de traiter la MSC est la défibrillation.1 La défibrillation consiste à délivrer un choc électrique au cœur pour qu’il reprenne un rythme normal.
Seulement 5% des personnes survivent à la MSC sans le recours à la défibrillation.2
La défibrillation peut être effectuée de deux façons :
- Un défibrillateur automatique externe (DAE) est un dispositif portable qui permet de mesurer l’activité électrique du cœur. Il est utilisé par le grand public et les équipes d’intervention d’urgence pour envoyer des chocs au cœur.
- Un défibrillateur automatique implantable (DAI) est un dispositif qui est implanté sous la peau. Les thérapies par DAI traitent les rythmes rapides et irréguliers.

Qu’est-ce qu’un défibrillateur implantable?

Lorsque les gens parlent de défibrillateur implantable, ils font en réalité référence au système, à savoir le défibrillateur et les sondes.
- Un défibrillateur surveille le cœur en permanence et administre automatiquement des thérapies pour corriger le rythme cardiaque rapide.
- Les sondes des fils isolés souples et fins ayant approximativement la taille d’un spaghetti. Elles transportent l’impulsion électrique du défibrillateur vers le cœur et renvoient vers le défibrillateur les informations relatives à l’activité naturelle du cœur.
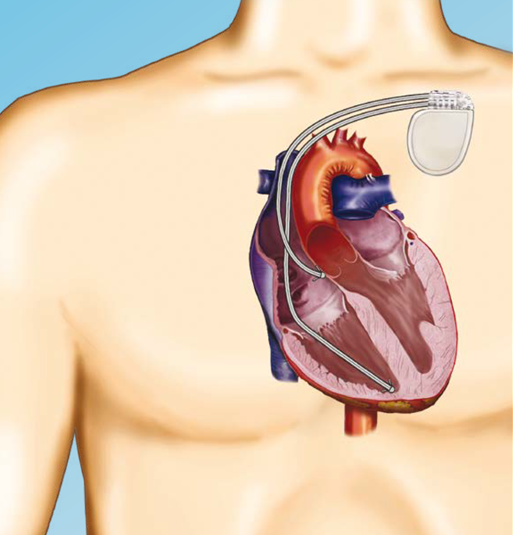
Ai-je besoin d’un défibrillateur implantable (DAI)?
Personnes les plus exposées au risque de MSC:3:
- Personnes qui ont subi un infarctus du myocarde.
- Patients souffrant d’une insuffisance cardiaque.
- Personnes qui ont survécu à une MSC dans le passé ou dont un membre de la famille a été atteint d’une MSC.
- Personnes avec une fraction d’éjection (FEVG) basse
Si votre médecin vous a suggéré l’implantation d’un DAI, il se peut que vous ayez souffert ou risquiez de souffrir d’une anomalie du rythme cardiaque (arythmie), appelée “tachycardie ventriculaire” ou “fibrillation ventriculaire”. Ces rythmes dangereux peuvent provoquer une MSC, qui conduit à la mort si elle n’est pas traitée immédiatement. Un DAI est la meilleure option de traitement disponible pour les personnes exposées au risque de mort subite cardiaque.
Comment fonctionne un DAI?
Un défibrillateur implantable est conçu pour contrôler votre fréquence cardiaque 24 heures sur 24. Si votre cœur bat trop vite ou de façon irrégulière, le dispositif commence par administrer des signaux électriques faibles et sans douleur pour corriger votre rythme cardiaque. Si votre cœur continue de battre rapidement, le défibrillateur délivre un choc pour qu’il retrouve un rythme normal. Le DAI peut également corriger les fréquences cardiaques lentes en envoyant des impulsions électriques au cœur.
98% des personnes survivent à une arythmie fatale lorsqu’elles bénéficient d’une défibrillation4
Le médecin programme le DAI pour qu’il administre les traitements les plus efficaces en fonction du trouble cardiaque dont vous souffrez.
C’est comme si vous disposiez d’une équipe d’intervention d’urgence à vos côtés 24 heures sur 24, 7 jours sur 7.
Implantation du défibrillateur
L’implantation d’un défibrillateur ne nécessite pas d’intervention chirurgicale à cœur ouvert, et la plupart des patients rentrent chez eux dans les 24 heures. Des médicaments peuvent vous être administrés avant l’intervention pour vous détendre. La procédure est habituellement réalisée sous anesthésie locale.
La procédure d’implantation se déroule généralement comme suit:
- Une petite incision, d’environ 5 à 10 cm de long, est pratiquée dans la partie supérieure de la poitrine, juste en dessous de la clavicule.
- Une ou deux sondes sont introduites dans votre cœur via une veine, puis elles sont reliées au défibrillateur implantable.
- Les paramètres du défibrillateur sont programmés et le dispositif est testé afin de vérifier son bon fonctionnement par rapport à vos besoins médicaux.
- Le défibrillateur est inséré sous votre peau et la petite incision dans votre poitrine est refermée.
Ces informations vous sont destinées, et s’adressent également à votre famille et à vos amis. Ce document fournit des informations de base sur la MSC et les défibrillateurs implantables (DAI). Consultez vos médecins au sujet de votre pathologie et de la prise en charge personnalisée de votre thérapie.
Pour plus d’informations, téléchargez nos guides de préparation pour une consultation concernant l’arythmie.
Les références
1 Zipes DP, Roberts D. Results of the international study of the implantable pacemaker cardioverter-defibrillator. A comparison of epicardial and endocardial lead systems. The Pacemaker-Cardioverter-Defibrillator Investigators. Circulation. July 1, 1995;92(1):59-65.
2 Epstein AE, DiMarco JP, Ellenbogen KA, et al. ACC/AHA/HRS 2008 Guidelines for Device-Based Therapy of Cardiac Rhythm Abnormalities [corrections appear at J Am Coll Cardiol. April 21, 2009;53(16):1473. J Am Coll Cardiol. January 6, 2009;53(1):147]. J Am Coll Cardiol. May 27, 2008;51(21):e1-62.
3 American Heart Association. Statistical fact sheet. Sudden death from cardiac arrest. Disponible en: americanheart.org. Acceso: 22 de abril de 2019.
4 Glikson M, Friedman PA. The implantable cardioverter defibrillator. Lancet. April 7, 2001;357(9262):1107-1117.
CHERCHER
NOUVEAUX ARTICLES
- Ce que tous les patients cardiaques devraient savoir sur la covid-19
- Plan d’action en cas de choc pour les patients dotés d’un défibrillateur automatique implantable (dai)
- 7 Signes d’une insuffisance cardiaque auxquels le patient ne s’attend pas
- Êtes-vous exposé au risque de mort subite cardiaque ?
- Que puis-je faire en cas d’évanouissement inexpliqué?
CATÉGORIES
ÉTIQUETTES

Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Que puis-je faire en cas d'évanouissement inexpliqué?
BLOG:
QUE PUIS-JE FAIRE EN CAS D'ÉVANOUISSEMENT INEXPLIQUÉ?
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Para consultar con tu médico, puedes guiar la conversación con el siguiente documento:

L’évanouissement est une perte de connaissance soudaine qui survient lorsque la tension artérielle chute et que la quantité d’oxygène dans le cerveau est insuffisante. Un évanouissement ou une perte de connaissance ne dure généralement que quelques secondes. L’évanouissement peut parfois ressembler à une crise. Un évanouissement peut avoir plusieurs causes:
- Redressement en position debout trop brusque
- Épuisement
- Troubles émotionnels et/ou stress
- Insolation
- Anomalie du rythme cardiaque
- Maladie ou certains médicaments
Certaines causes d’évanouissement ne sont pas faciles à expliquer et peuvent être dangereuses.
Suivez ces recommandations:
Si vous vous évanouissez une fois ou à plusieurs reprises sans raison apparente, consultez un professionnel de santé. Si vous avez des vertiges, des palpitations cardiaques ou une crise, il est vivement recommandé de voir un médecin.
Si votre évanouissement est d’origine cardiaque
Comme pour une anomalie du rythme cardiaque, différents traitements sont possibles : changement de mode de vie, médicaments, stimulateur cardiaque ou défibrillateur automatique implantable (DAI), ou procédure d’ablation par cathéter. Votre médecin déterminera le traitement adapté à votre pathologie.
Demandez un avis médical dans les cas suivants:
- Vous vous évanouissez une ou plusieurs fois sans raison apparente.
- Vous perdez connaissance pendant une activité physique.
- Vous ressentez des palpitations ou votre rythme cardiaque est irrégulier avant ou après un évanouissement.
- Vous avez des antécédents familiaux d’évanouissement non diagnostiqué ou de mort subite cardiaque.
Collecte de données concernant les évanouissements
Pour établir le bon diagnostic sur des évanouissements inhabituels, mais récurrents, il faut commencer par rassembler des informations vous concernant. Le médecin ou l’équipe médicale a besoin de ces informations. Informez-vous sur les différentes pathologies cardiaques décrites ici pour découvrir si vous ressentez des symptômes similaires en plus des pertes de connaissance, et téléchargez notre guide destiné aux patients pour préparer la consultation avec le médecin.
Trouver un spécialiste sur les évanouissements
Les causes d’un évanouissement sont diverses. Aussi, différents spécialistes seront en mesure de diagnostiquer vos évanouissements. Votre médecin peut vous orienter vers l’un de ces spécialistes pour un examen approfondi:
Cardiologue: médecin spécialisé dans le diagnostic, le traitement et la prévention des maladies du cœur et des vaisseaux sanguins.
Électrophysiologiste: cardiologue spécialisé dans le diagnostic et le traitement des battements cardiaques anormaux, trop rapides, trop lents ou dont le pompage est inefficace (palpitations).
Neurologue: médecin spécialisé dans le diagnostic, le traitement et le contrôle des troubles du cerveau et du système nerveux.
Épileptologue: neurologue spécialisé dans le diagnostic et le traitement de l’épilepsie.
Examens pour déterminer la cause des évanouissements
Les examens employés pour déterminer la cause des évanouissements peuvent varier selon les personnes. Si votre médecin suspecte qu’une pathologie cardiaque est à l’origine de vos évanouissements, il peut effectuer un ou tous les diagnostics suivants pour obtenir les informations nécessaires sur votre cœur. En examinant votre rythme cardiaque avant ou après l’évanouissement ou des situations le déclenchant, votre médecin peut identifier clairement si vos pertes de connaissance sont dues à un problème cardiaque.
Voici certains examens permettant d’identifier la cause des évanouissements:
- Échocardiogramme: un dispositif appelé transducteur est placé sur la poitrine et les ondes sonores sont réfléchies par le cœur. Il réalise une image “dynamique” du cœur et des valves cardiaques, et fournit des informations sur le pompage du cœur.
- Électrocardiogramme (ECG): examen qui enregistre l’activité électrique du cœur à l’aide de patches et d’électrodes reliés à des câbles qui sont placés sur la poitrine, les bras et les jambes.Les câbles sont reliés à un moniteur qui enregistre l’ECG. L’examen dure quelques minutes.
- Électroencéphalogramme (EEG): examen qui enregistre l’activité des ondes du cerveau afin de déterminer si une crise peut avoir lieu et où.
- Étude électrophysiologique (étude EP): procédure qui reproduit les rythmes cardiaques anormaux et les battements supplémentaires pour interpréter les
impulsions électriques du cœur et les battements induits. Pour faire cette analyse, des cathéters sont introduits dans le cœur. L’examen dure environ deux heures. - Holter externe: examen utilisant un dispositif d’enregistrement pour analyser l’activité électrique du cœur après un évanouissement. Après une perte de connaissance, le patient appuie sur un bouton du dispositif d’enregistrement qui analyse alors l’activité cardiaque. Le patient porte en permanence le dispositif au poignet ou à la taille pendant plusieurs jours, voire jusqu’à un mois.
- Moniteur Holter: examen qui mesure et enregistre l’activité électrique du cœur à l’aide de patches d’électrodes placés sur la poitrine du patient. Pour analyser l’activité cardiaque, les patches sont reliés à des câbles et connectés à un moniteur portable de la taille d’un petit magnétophone. Le patient porte le moniteur Holter en permanence pendant un ou deux jours.
- Moniteur Holter sous-cutané implantable: dispositif implantable qui surveille en permanence le rythme cardiaque, automatiquement ou à l’aide d’un activateur patient. Le dispositif est implanté lors d’une procédure ambulatoire très simple et peut rester sous la peau dans la partie supérieure de la poitrine.
- Examen médical et antécédents médicaux: un professionnel de santé réalise un examen physique complet et pose des questions précises sur les symptômes et l’état de santé du patient.
- Test de résistance à l’effort: examen effectué pendant un effort physique afin de mesurer le fonctionnement du cœur lorsque la demande en oxygène du corps augmente.
- Table d’inclinaison: procédure qui consiste à recréer les conditions pouvant entraîner un évanouissement. Le patient s’allonge sur une table qui bascule en différents angles. Le patient sur la table est connecté à une machine qui permet au médecin de mesurer l’évolution de la tension artérielle, de la fréquence et du rythme cardiaque en fonction de la position du corps.
Préparez votre rendez-vous avec le médecin pour évoquer des aspects spécifiques de vos évanouissements. Voici quelques exemples de questions que vous pourriez poser:
- Les évanouissements pourraient-ils être liés au cœur?
- Quels examens permettraient de déterminer la cause des évanouissements? Qu’est-ce que les examens vont montrer?
- Dois-je consulter un cardiologue pour déterminer la cause des évanouissements?
Pour en savoir plus sur les maladies cardiovasculaires accédez à cette page qui contient notre guide destiné aux patients..
CHERCHER
NOUVEAUX ARTICLES
- Ce que tous les patients cardiaques devraient savoir sur la covid-19
- Plan d’action en cas de choc pour les patients dotés d’un défibrillateur automatique implantable (dai)
- 7 Signes d’une insuffisance cardiaque auxquels le patient ne s’attend pas
- Êtes-vous exposé au risque de mort subite cardiaque ?
- Que puis-je faire en cas d’évanouissement inexpliqué?
CATÉGORIES
ÉTIQUETTES

Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.
Lors d’une consultation avec votre médecin, vous pouvez utiliser ce document pour vous aider.


